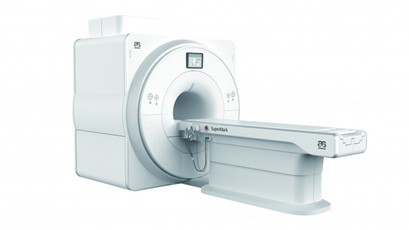
RMN SUPERMARK 1.5T
Echipament de radiologie digital mobil Cooper
RMN OPENMARK 5000 (0.5T)

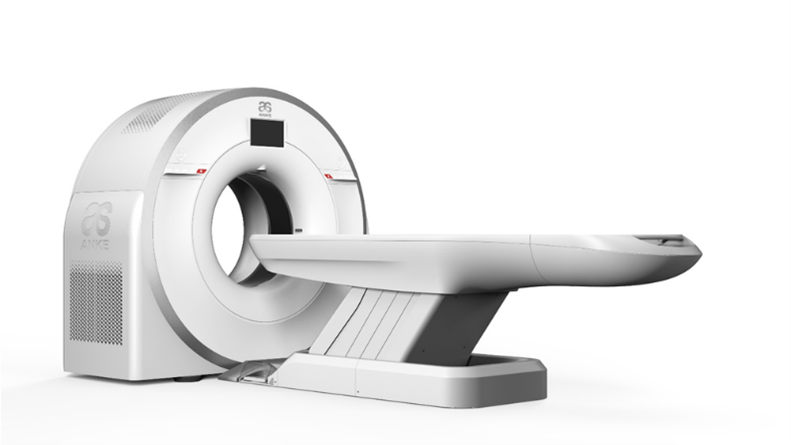
CT ANATOM 64 Clarity
Clarity
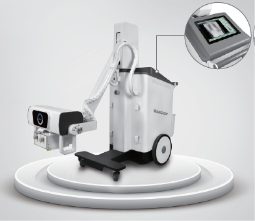
RX digital mobil DDR Ready AeroDR
AeroDR TXm01

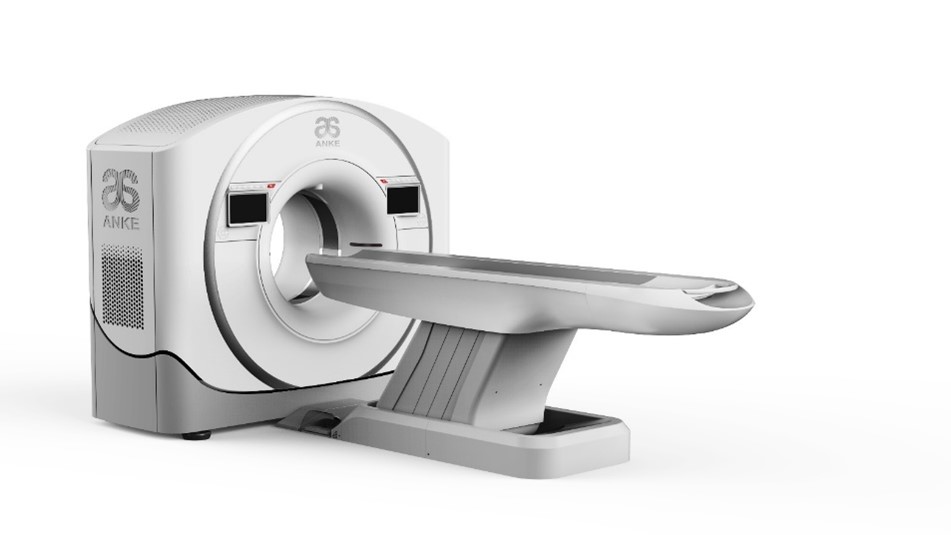
CT ANATOM 32 FIT
ANATOM 32 FIT/C200/C201
Analizor automat imunologie MACCURA i800
Maccura i800

Analizor automat electroforeză Minilite Plus
MiniLITE Plus